BonMaker eredmények sajátfog-csontgrafttal

Semmelweis Innovációs Díjat kapott „klinikai kutató” kategóriában a „Saját Csontgraft” nevű projekt, amely kutatás során a Semmelweis Egyetem Parodontológiai Klinika a világon elsőként végezhet randomizált, kontrollált klinikai és hisztológiai vizsgálatot a BonMaker-eszközzel, illetve Európában elsőként fogja azt klinikai körülmények között használni. A BonMaker-eszköz alapötlete, miszerint egy eltávolított saját fogból autogén csontpótlásra alkalmas anyagot állít elő, klinikusi szemmel nézve kiemelt fontossággal bír. Ez az új, alternatív csontpótlóanyag-előállítási módszer az autológ fogszövet alkalmazásával költséghatékony és egyszerű keményszöveti rekonstrukciót tesz lehetővé, továbbá lehetőséget a műtéti költségek mérséklésére, és használatával az autogén csontvétel plusz műtéti terhelése is elkerülhető.
A klinikai vizsgálat a releváns szakmai kiértékelés céljából hisztológiai mintaelemzéssel is kiegészül, melyet a Semmelweis Egyetem Anatómiai, Szövet- és Fejlődéstani Intézetében dr. Gerber Gábor és munkacsoportja fog végezni.
Az eszköz egyszerű használata, a mérsékelhető műtéti költségek és a saját szövet felhasználásának lehetősége miatt a BonMaker jövőbe mutató, kiszámítható csontpótlási lehetőséget nyújt a gyakorló fogorvosok számára. A kis méret és a könnyű kezelhetőség alkalmassá teszi az eszközt mindennapi használatra is, a gyorsan elsajátítható használati protokoll pedig minden valószínűség szerint segíteni fogja az eszköz elterjedését a piacon.
Az Innovációs Igazgatóság gratulál a díjhoz és sok sikert kíván a programban részt vevő kutatóknak, Dr. Molnár Bálintnak, Dr. Gerber Gábornak, Dr. Drajkó Zsombornak és Dr. Windisch Péternek!
Forrás: Semmelweis innováció weboldala (http://se-innovacio.hu/sajat-csontgraft/)
A kutatás eredménye:
| Dr. Radóczy-Drajkó Zsombor, dr. Windisch Péter, dr. Svidró Eszter, dr. Tajti Péter, dr. Molnár Bálint és dr. Gerber Gábor |
SAJÁTFOG-CSONTGRAFTTAL
VÉGZETT ALVEOLUS
PREZERVÁCIÓ EREDMÉNYEINEK
KLINIKAI, RADIOLÓGIAI ÉS
SZÖVETTANI ÉRTÉKELÉSE
EDS 3-4. OSZTÁLYBA SOROLT
DEFEKTUSOK ESETÉN

|
Előzmények: Fogeltávolítást követően az alveoláris gerinc dimenzióvesztése jól ismert probléma. Ez a jelenség komoly kihívást jelent az implantprotetikai ellátások során. A BonMaker® sajátfog-csontgraft egy újszerű csontpótló anyag, melyet a természetes fogak mechanikai és kémiai feldolgozásával állítanak elő. Ez az esettanulmány a BonMaker® sajátfog-csontgraft biztonságosságának és hatékonyságának klinikai, radiográfiai és szövettani értékelését célozza meg EDS 3-4-es besorolású postextractios üregek alveólus prezervációja során. Módszerek: Öt páciens összesen kilenc fogának eltávolítása történt meg. Az eltávolított fogak azonnal elő lettek készítve a BonMaker® készülékkel. Az alveólus üregek a frissen előkészített sajátfog-csontgrafttal lettek feltöltve. Hat hónappal a fogeltávolítást követően, standardizált intraorális röntgen- és CBCT-felvételek készültek. A re-entry feltárások helyi érzéstelenítésben történtek, melynek során core-biopsziás minták vétele és implantátumok behelyezése történt. Eredmények: A horizontális dimenzióvesztés ugyan megfigyelhető volt az alveólus prezerváció ellenére is, a dimenzióvesztés azonban mérsékeltnek mondható. A vertikális dimenziók esetében nem volt dimenzióvesztés, a defektusok telődést mutattak. A core biopsziás minták újonnan képződött csont- és kötőszövet-képződést mutattak a sajátfog-csontgraft partikulumok körül. A hisztomorfometriai elemzés szerint a minták átlagosan 56% újdonképződött csontot tartalmaztak, és átlagosan csak 7% nem átépült ATB-anyagot figyeltek meg. Következtetés: A BonMaker® sajátfog-csontgraft előzetes klinikai, radiográfiai és szövettani eredményei azt mutatják, hogy az ATB biztonságosan és sikeresen alkalmazható alveólus prezerváció esetén graft anyagként. A graft optimális beépülése és a szövettanilag bizonyítottan hatékony remodelling, valamint az eseménytelen sebgyógyulási időszak mind alátámasztja az ATB klinikai alkalmazását a fogeltávolítást követő keményszövet-veszteség minimalizálásának céljára. A sajátfog-csontgraftban rejlő potenciál meghatározásához és a periimplantáris lágy- és keményszövetek hosszú távú stabilitásának megfigyeléséhez további klinikai vizsgálatok szükségesek. |
Háttér
Fogeltávolítást követően az alveoláris gerinc méreteinek zsugorodása jól ismert probléma [1, 2]. Fogeltávolítást követően, az első nyolc hétben következik be az alveoláris gerinc dimenzióváltozása; a keményszövet térfogatvesztése a processusalveoláris buccális oldalán jelentősebb [1, 3]. Ezenkívül nemcsak horizontálisan, hanem vertikálisan is várható mind a kemény-, mind a lágyszövetek térfogatában veszteség [4]. Ez a klinikai megfigyelés kihívást jelent a kedvező esztétikájú és hosszú távú sikerrel járó, implantációs protetikai kezelésttervező klinikusok számára. Az alveoláris gerincprezervációs (ARP) eljárások célja a postextractios alveolusüregek megfelelő gyógyulásának elősegítése olyan esetekben, amikor azazonnali implantáció kontraindikált. Ezen eljárások többsége térfenntartó xenogén, allogén vagy szintetikus csontpótlóanyagok alkalmazásán alapul, felszívódó vagy nem felszívódó barrier membránokkal kombinálva.
Az emberi dentin és zománc szövettanilag 55%-ban szervetlen(főleg hidroxiapatit), 45%-ban pedig szerves alkotóanyagokból épül fel. A szerves alkotóanyag főként I-es típusú kollagént és bone morphogenic fehérjéket (BMP) tartalmaz.Az I-es típusú kollagéntartalom a dentin extracelluláris mátrixánakmintegy 90%-át teszi ki [7]. Az emberi fog szerves ésszervetlen alkotórészei hasonlítanak az emberi csontokéhoz.A szerves és szervetlen alkotóelemeket tartalmazó emberi fogrészecskék rendelkeznek oszteoinduktív és oszteokonduktív képességgel, ezért a fogak felhasználhatók alveolárisgerinc prezerváció céljára [8, 9]. Figyelembe véve azokat apublikációkat, ahol az alveoláris gerincprezerváció céljából önmagában használtak xenogén csontpótló anyagokat, az emberi fogból származó BonMaker® által készített sajátfog-csontgraft (ATB) sikeres lehet ARP céljából végzett műtéteknél. [5, 9, 13]. A BonMaker® eszköz által készített ATB téteknél. [5, 9, 13]. A BonMaker® eszköz által készített ATB egy újszerű autogén csontpótló anyag, melyet a természetes fogakból mechanikai és kémiai feldolgozással állítanak elő. Így egy újszerű, xenogén, allogén vagy szintetikus anyagok nélküli ARP megközelítés vezethető be, amely a rendkívüljól rezorbeálódó és jó biokompatibilitású ATB-graftanyagot használja térfenntartó eszközként.
Az alveólus prezervációjának klinikai módszerei és a felhasznált anyagok mellett nem csak a rekonstrukciós technika befolyásolja az alveoláris gerinc gyógyulását, hanem az alveoláriscsontfalak megőrzése is az atraumatikus eltávolítás során [10]. Fogeltávolítást követően az alveoláris üregekben még intenzívebb a keményszöveti térfogatvesztés olyan esetekben, ahol a bukkális és orális dehiszcenciák már a fogeltávolítást megelőzően is jelen voltak. Az Extraction DefectSounding-klasszifikáció (EDS) szerint a nem önfenntartó defektusok sebészileg nagy kihívást jelentenek, ha a cél az eredeti dimenziók megtartása, helyreállítása [11].
Ez a kísérleti esettanulmány a BonMaker® ATB-por biztonságosságának és hatékonyságának klinikai, radiológiai és szövettani értékelését célozza meg az EDS 3-4-es osztályozású, ARP-vel kezelt postextractios alveólusüregek kezelése során.
Anyagok és módszerek
Öt, 18-70 év közötti, jó általános állapotban lévő és megfelelő szájhigiénével rendelkező (teljes száj plakk- és ínyvérzés-score 20% alatti) betegnél a fogeltávolítás előtt iniciális parodontális terápia elvégzése történt meg, majd ATB-por és teljes vastag ínygraft (FGG) felhasználásával alveólus prezerváció történt a Semmelweis Egyetem, Parodontológiai Klinikáján. (Magyarország, Budapest) 2017. január – 2019.január között. A vizsgálatot a Semmelweis Egyetem Regionális, Intézményi Tudományos és Kutatásetikai Bizottsága(RKEB) hagyta jóvá. (Jóváhagyási dokumentum száma 54781-2/2016/EKU, 2016.10.26.). A betegeket teljes mértékben az etikai irányelveknek - köztük az Orvos Világszövetség által létrehozott Helsinki Deklarációnak - megfelelően kezelték (2008-as változat). A sebészeti beavatkozásokat a betegektudtával és írásbeli beleegyezésével végezték. A kizárási kritériumok a következőek voltak: műtéti kontraindikációt jelentő klinikai kórképek, kezeletlen parodontális betegség, szisztémás hatású szteroid alkalmazása, jelenlegi vagy korábbi intravénás biszfoszfonát-kezelés, krónikus vagy akutperiapikális fertőzés a műtét helyén, valamint korábbi GBR/BTR kezelés a fogeltávolítás helyén. Betegenként minimum egy egy-gyökerű fog kutatásba való bevétele történt meg (1.ábra). Minden kutatásba bevont beteget két független parodontológus vizsgált meg, hogy megbizonyosodjon arról, az eltávolítandó fogak reménytelen prognózisúak. Standardizált intraorális röntgenfelvételek (2. ábra) és CBCT- felvételek (3. a-b ábra) készültek a vizsgálati helyen. A CBCT-felvételeken a keményszöveti- és alveoláris dimenziók preoperatíve megmérésre kerültek.
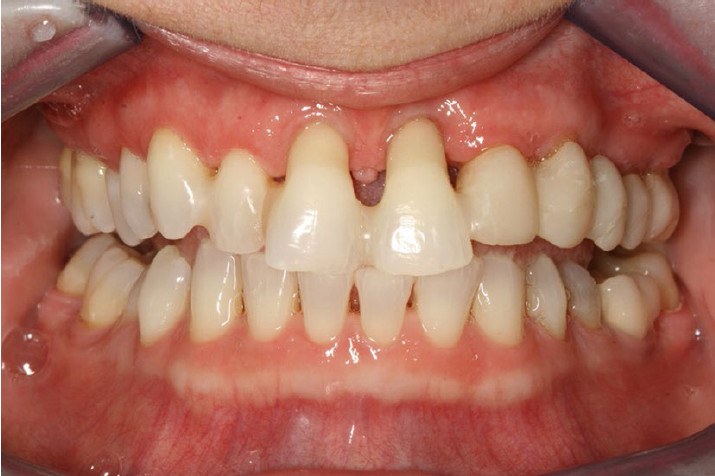 |
1. ábra: Kezdeti klinikai kép, középső metszőfogak perio dontálisan reménytelen prognózissal. |
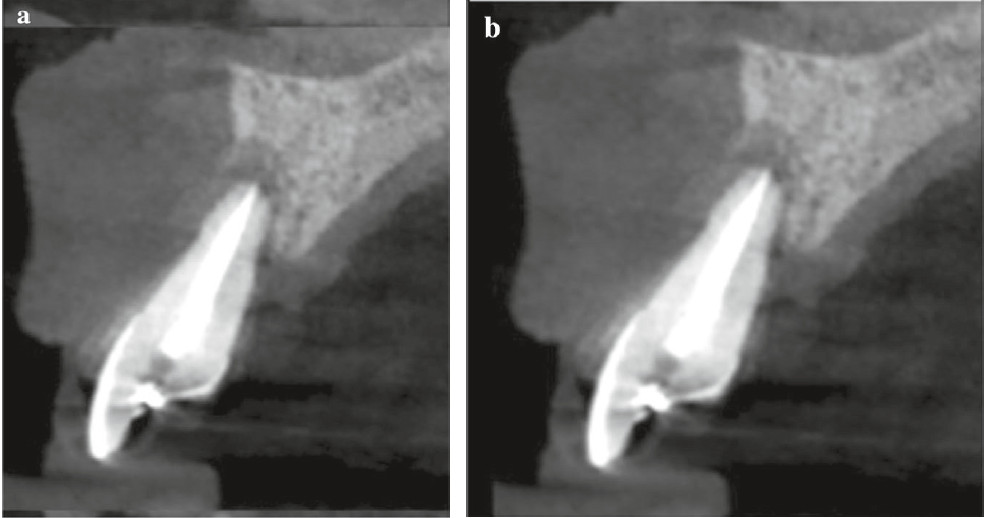 |
3. ábra: A felső középső metszőfogak kezdeti Cone Beam CT felvétele, jobb felső fogsor első metszőfog (a), bal felső első metszőfog (b). |
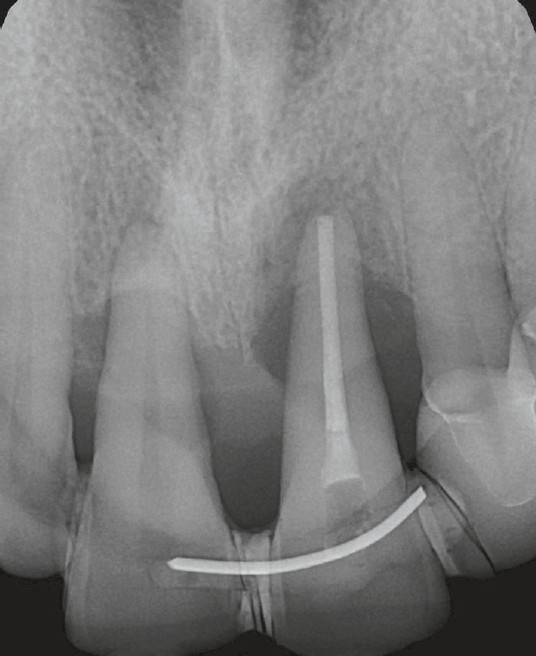 |
2. ábra: Kezdeti intraorális röntgenfelvétel. |
Összesen kilenc, reménytelen prognózisú (két független Összesen kilenc, reménytelen prognózisú (két függetlenklinikus által igazolt) fog került eltávolításra helyi érzéstelenítésben, 4%-os epinefrin és 1:100000 arányú adrenalin segítségével. Az extrakciókat fogó, és szükség esetén emelő kíméletes alkalmazásával végezték. Az extrakciós üregek tisztítása lebeny nélküli megközelítéssel történt Lucas-féle kanalakkal és szikével. A bukkális dehiszcencia mértékét és az EDS besorolást közvetlen klinikai mérésekkel, PCP-UNC 15 parodontális szondákkal igazolták. Azon betegek kerültek bevonásra a studyba, akik EDS 3-4-es besorolásúak, és legalább 3 mm-es vertikális, bukkális csontdehiszcenciával rendelkeznek.
A fogakat eltávolítást követően azonnal előkészítették. A folyamatot BonMaker® készülékkel végezték el, a gyártó utasításait követve. Először a fogak külső felületét tisztították meg gyémántbevonatú fúróval. Ezt követően a gyémántbevonatú fúró segítségével a tömések, a gyökércsatorna tömőanyaga, a pulpaszövetek és különböző restaurátumok kerültek eltávolításra a fogról. A megtisztított fogak a BonMaker® fogdarálóval kerültek ledarálásra; mind a koronai, mind a gyökérszövetet felhasználták, mindkettő tartalmazotta dentin mellett zománcot is. Csiszolást követően a szemcsés anyagot a BonMaker® készülékben – a gyártó protokolljának megfelelően – 3 lépéses fertőtlenítési és előkészítési folyamatnak vetették alá, saját fejlesztésű A, B, C oldatokkal, amely felhasználásra kész ATB-t eredményezett. Az előkészítés és fertőtlenítési eljárás során, mely általában 30-35 percet vett igénybe (10 perc előkészítés, 20 perc fertőtlenítés), az alveólus üreg fedésére használt lágyszöveti graftok kerültek kinyerésre. Két beteg között az eszköz – agyártó utasításainak megfelelően – fertőtlenítési eljáráson ment keresztül. Minden olyan alkatrészt, amely érintkezett az eltávolított fogakkal, autoklávos sterilizálásnak vetettek alá a keresztfertőzés elkerülése érdekében.
A fertőtlenítési és előkészítési procedúra lezajlása után az extrakciós üregeket feltöltötték ATB-porral (4. a ábra), (szemcseméret: 425 μm–1500 μm közötti). Az optimális lágyszöveti fedés és a beültetett helyek zavartalan gyógyulásának biztosítása érdekében a 6 hónapos gyógyulás során a szájpadlásról vagy a maxilla tuber-területéről nyert szabad ínygraftokat nyertek ki, melyeket 6/0-s, nemfelszívódó varratokkal illesztettek a fogeltávolítás helyére (Dafilon, Braun B Melsungen, Tuttlingen, Németország), (4.(Dafilon, Braun B Melsungen, Tuttlingen, Németország), (4.b ábra).
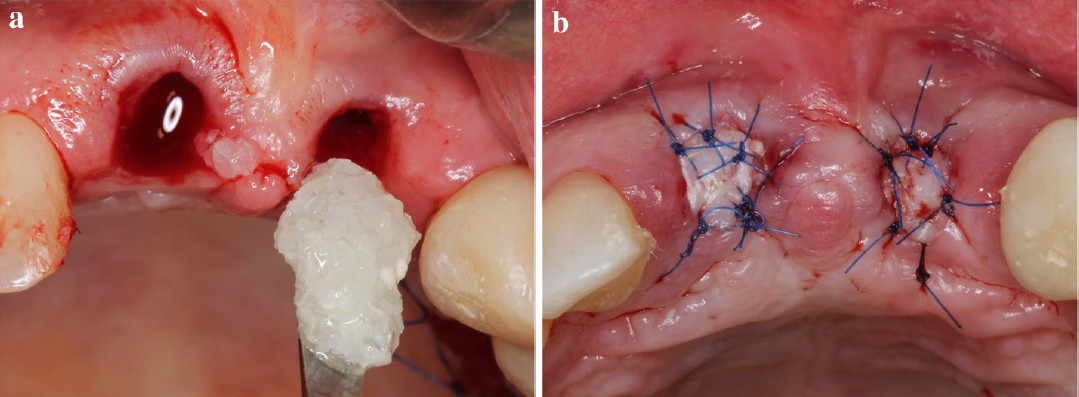 |
4 ábra: (a) Az alveoláris gerinc prezervációját fertőtlenített ATB-grafttal végezték (BonMaker®, Korea Dental,Solutions Co. Ltd., Dél-Korea), (b) foghúzást követően FGG graftokkal lettek az üregek fedve. |
A műtétet megelőzően és azt követően standardizált, intraorális röntgenfelvételek készültek a vizsgált helyeken. A varratszedésre 14 nappal a műtétet követően került sor. A lágyszövetek kvalitatív értékelését a műtétet követően 1, 3 és 6 hónap elteltével végezték el (5. ábra). A keményszöveti változások radiológiai vizsgálata céljából, hat hónappal a fogeltávolítást követően, standardizált, intraorális röntgenfelvételeket és CBCT-vizsgálatokat (6. a-b ábra) végeztek az érintett helyeken az újra feltárás és az implantáció előtt. Az újra feltárást helyi érzéstelenítésben végezték (7. a. ábra). Az újra képződött keményszövet mennyisége a műtét előtt végzett CBCT-felvételen került kiértékelésre. Az implantáció helyén 2,6 mm belső/3,6 mm külső átmérőjű trepánfúróval (7. b ábra), (Komet Dental, Lemgo, Németország) szövettani mintavétel (core-biopszia) történt 10 mm mélységben, az implantátum beültetését megelőzően, a tervezett implantátum pozíció hossztengelyében. Ezt követően történt meg az implantátumok behelyezése (ICX, Medentis MedicalGmbH, Németország), (8. a-b ábra) a core-biopsziás mintavétel helyére, az implantátum rendszer saját fúróival végzett csontfészek-kialakítás után. Ha a behelyezést követően az implantátumnak maradt szabadon menetes felszíne, egyidejűleg GBR-műtét elvégzése is történt autogén csont- és xenogén graftanyagok kombinációjával (cerabone®, botiss, Németország). A kompozit-graftot felszívódó membránnal fedték (Jason®, Botiss, Németország), és titánszegekkel vagy varratokkal rögzítették a csonthártyához.
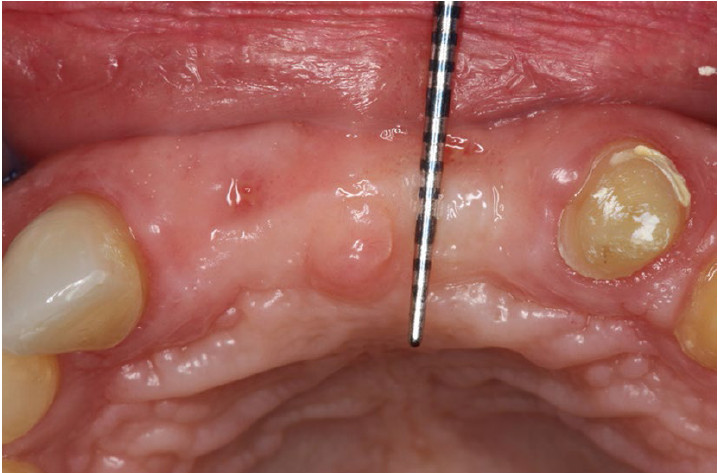 |
5. ábra: 6 hónapos posztoperatív státusz a visszaültetést megelőzően. |
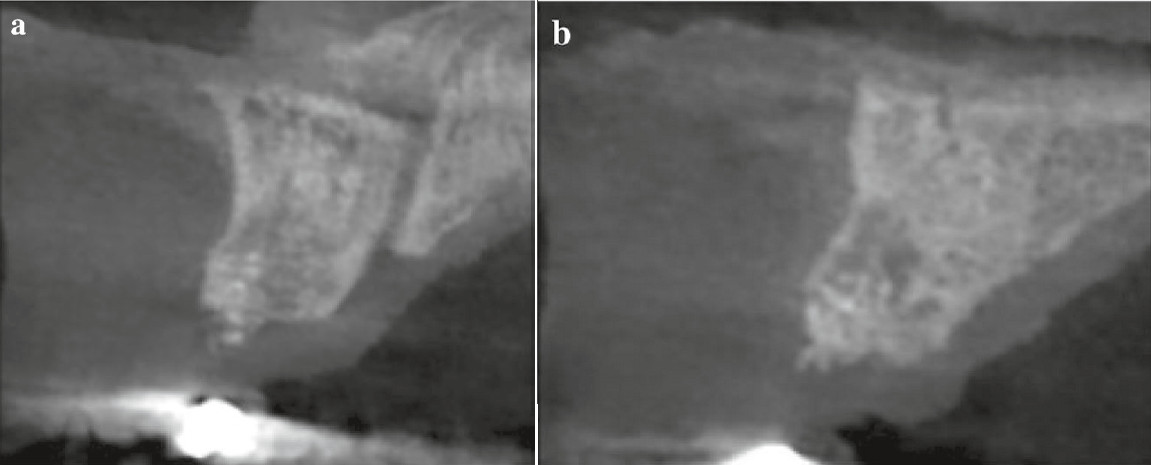 |
6. ábra: 6 hónapos posztoperatív CBCT-vizsgálat az implantációt megelőzően, (a) jobb felső kvadráns elsőmetszőfog, (b) bal felső kvadráns első metszőfog. |
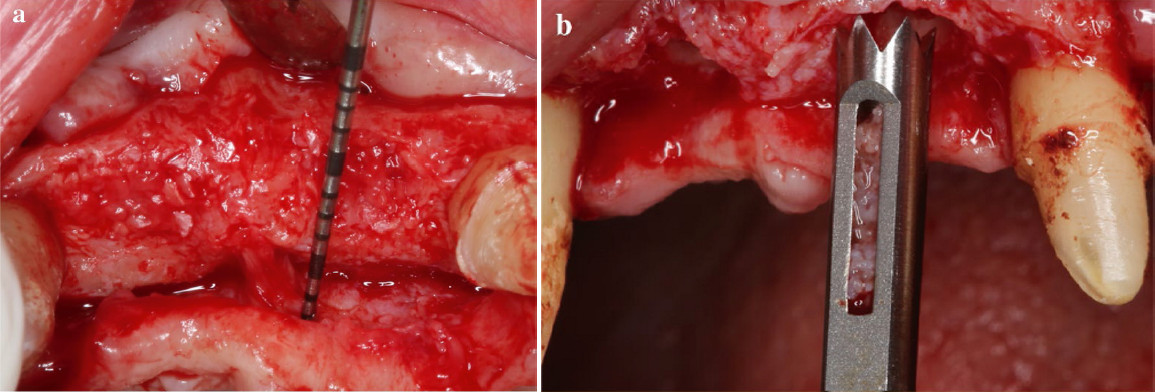 |
7. ábra: (a) Intraoperatív felvétel a szövettani mintavételt megelőzően, (b) szövettani mintavétel Trephine fúrókkal. |
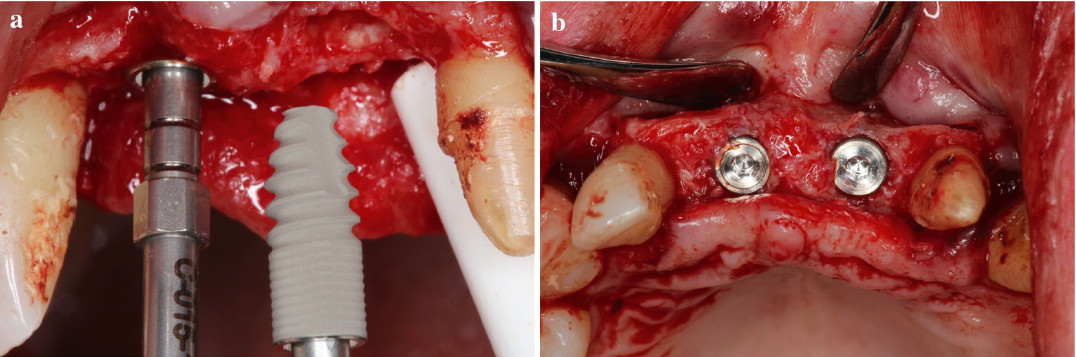 |
8. ábra: (a) Implantátum beültetés (ICX, Medentis Medical GmbH, Németország) a szövettani mintavétel után, (b) implantátumok a végleges pozíciójukban. |
A core-biopsziás mintákat paraffinba ágyazva dekalcinálták, formalinban fixálták, 10 μm-es metszeteket készítettek. Ezt követően hematoxilin és eozin (H&E) festést végeztek, majd három szakember vak kvantitatív szövettani elemzést végzett a hisztomorfometriára is képes Neurolucida® (MBF Bioscience,Williston, USA) szoftver segítségével. Hat hónappal az implantátum beültetését követően az implantátumokat feltárták, az emergencia-profilt ideiglenes fogpótlással alakították ki (9. a. ábra), majd 1 hónappal később a végleges fogpótlások is behelyezésre kerültek (9.b ábra). Intraorális röntgenfelvételek készítése is történt a végleges restaurátumokról a behelyezésükkor (10. a. ábra), és 12 hónappal később is, minden fajta csontfelszívódási jel nélkül (10. b ábra).
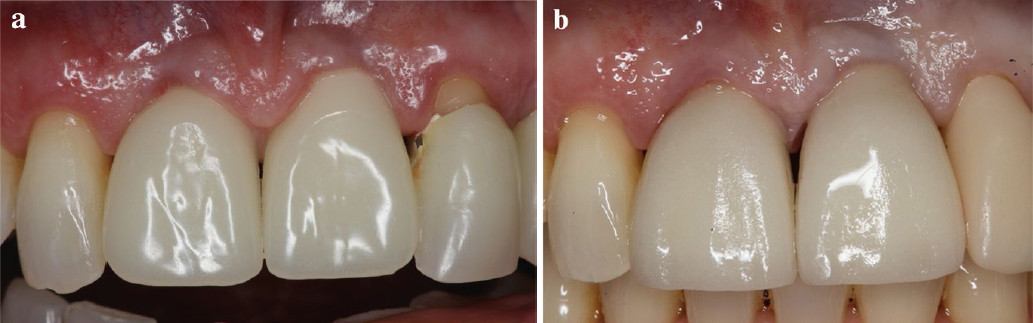 |
9. ábra: (a) Ideiglenes restaurátum, (b) végleges restaurátum.
|
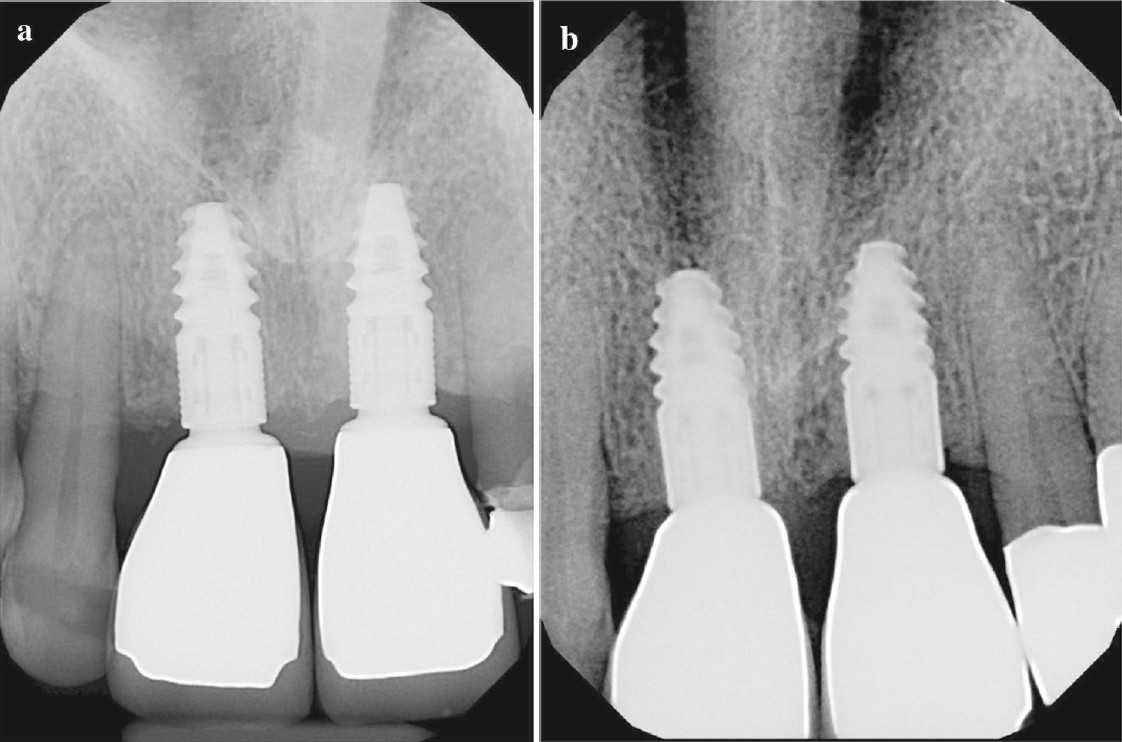 |
10. ábra: (a) Intraorális röntgenfelvétel a végleges helyreállítás elkészítésének végén, (b) 12 hónappal az elkészítést követően. |
Eredmények
A kezdeti sebgyógyulás eseménytelen volt, a teljes 6 hónapos gyógyulási időszak alatt nem volt jele graft expozíciónak. Az újonnan képződött, keratinizált szövetek minősége 1, 3 és 6 hónap múlva is kedvező volt, minden esetben lehetővé téve az optimális esztétikai implantációs rehabilitációt. Az újra feltáráskor a xenogén graftok általános viselkedésével ellentétben, az ATB-vel prezervált helyeken nem mutatkoztak a graft kötőszöveti beágyazódásának jelei. Ilyen módon acrestalis csontnívó minden esetben megtartott volt. Az implantátum behelyezése mind a 9 ATB-grafttal kezelt helyen lehetséges volt, valamennyi implantátum beágyazódott a keményszövetbe, a menetek teljes csontos fedésben voltak. A kilenc esetből hétnél kismértékű kontúr-augmentációt végeztek az implantációval egy időben, a bukkális szövetmennyiség minimális hiánya miatt. Egy esetben az implantátum beültetését arcüreg-emeléssel kombinálták a fogeltávolítás után pneumatizálódott sinus maxilláris miatt.
Radiológiai elemzésre preoperatív és 6 hónapos posztoperatív CBCT-felvételeket készítettek (3. b. ábra, 6. a. ábra). Az alveólus-üregek középvonalbeli tengelyei manuálisan kerültek meghatározásra a midbukkális, oro-vesztibuláris keresztmetszetekben, CBCT-felvételeken. A műtét előtti és a műtétet követő mérési adatok pontos összehasonlítását a processus alveoláris mindkét CBCT-felvételen felismerhető anatómiai tájékozódási pontjainak megfelelő, standardizált mérőpontokon végezték, az alveólus-üreg midbukkális metszetének síkjában. A horizontális méréseket 3 szinten végezték el: az alveoláris üreg crestalisszintjében, a crestalis szint alatt 2 mm-rel, és a crestalis szint alatt 4 mm-rel. A vertikális méréseket az alveolárisüreg crestalis magasságától a standardizált bazális referenciapontig végezték.
A kiindulási és a 6 hónapos vertikális és horizontális alveoláris dimenziók átlagát az 1. táblázat tartalmazza.
Alveoláris méretek |
Kiindulási értékek |
6 hónappal későbbi értékek |
| Szélesség a csúcsnál | 8,14 ± 1,82 mm | 6,74 ± 1,11 mm |
| Szélesség 2 mm-rel a csúcs alatt | 8,64 ± 1,82 mm | 7,45 ± 0,92 mm |
| Referencia ponttól mért magasság | 12,35 ± 3,44 mm | 14,61 ± 5,74 mm |
| Szélesség 4 mm-rel a csúcs alatt | 9,15 ± 1,47 mm | 8,09 ± 0,78 mm |
| 1. táblázat: A kiindulási és a 6 hónapos CBCT felvételek középső bukkális és oro-vesztibuláris keresztmetszeteinek átlagos horizontális, vertikális, alveoláris üregméretei. | ||
Az 1. sz. táblázatban látható, az alveolus horizontális méretbeli csökkenése bekövetkezett, függetlenül az alveoláris gerinc prezervációjától, a mérsékelt horizontális zsugorodás egyik esetben sem zárta ki az implantátum beültetését. Az alveolus horizontális méretbeli csökkenése 20,7% volt az alveolusok legkoronálisabb részén, 15,9% a koronális mérési vonal alatt 2 mm-rel, és 13,1% a koronális mérési vonal alatt 4 mm-rel. A horizontális változásokkal ellentétben a vertikális dimenziók nem mutattak térfogatvesztést, inkább a defektusok szuprakresztális telődése következett be. A vertikális dimenziók átlagos növekedése 6 hónap után – a kiindulási értékhez képest – 18,3% volt. A szuprakresztális ATB-graftrészecskék megmaradtak, és láthatóan kapcsolódtak az újonnan képződött szubkresztális keményszövethez a reentry során végzett megfigyelésnél. Mindazonáltal a szubkresztális területhez képest gyengébb szerkezeti integritás volt megfigyelhető. A klinikus szemszögéből nézve, az ATB-grafttal prezervált területek konzisztenciája az implantátum csontfészkének készítése során közel állt a D3-D4 csonthoz. A vékony biotipusú esetekben az implantátum feltárását követően, enyhe, kezdeti negatív remodellinget figyeltek meg. (10.a. ábra). A kresztális csont stabilitása a biológiai szélesség kialakulása után is megmaradt, amelyet a 12 hónapos után követéses vizsgálat során a röntgenfelvételek is megerősítettek (10. b. ábra).
A core-biopsziás minták áttekintő metszetein (11. ábra) ATB-graft részecskék láthatóak, amelyeket újonnan képződött csont és kötőszövet vesz körül. Jól láthatóak a nagy, több magvú oszteoklasztokat tartalmazó reszorpciós lakunák és az oszteoid szövet melletti oszteoblasztokat tartalmazó remodelling-helyek (12. b. ábra). Az újonnan képződött csontban az ATB-graft részecskékkel szoros kapcsolatban lévő oszteociták láthatóak (12. a. ábra).
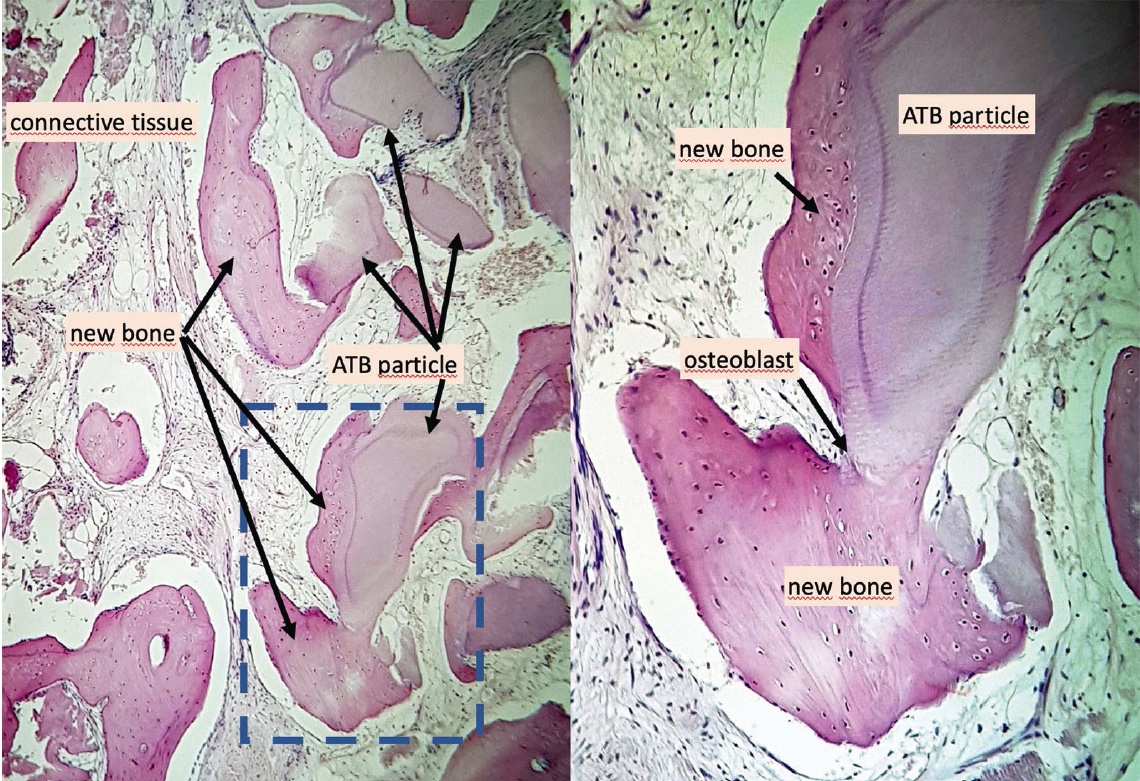 |
11. ábra: Szövettani áttekintés, százszoros nagyítás, hematoxilin-eozin festés. |
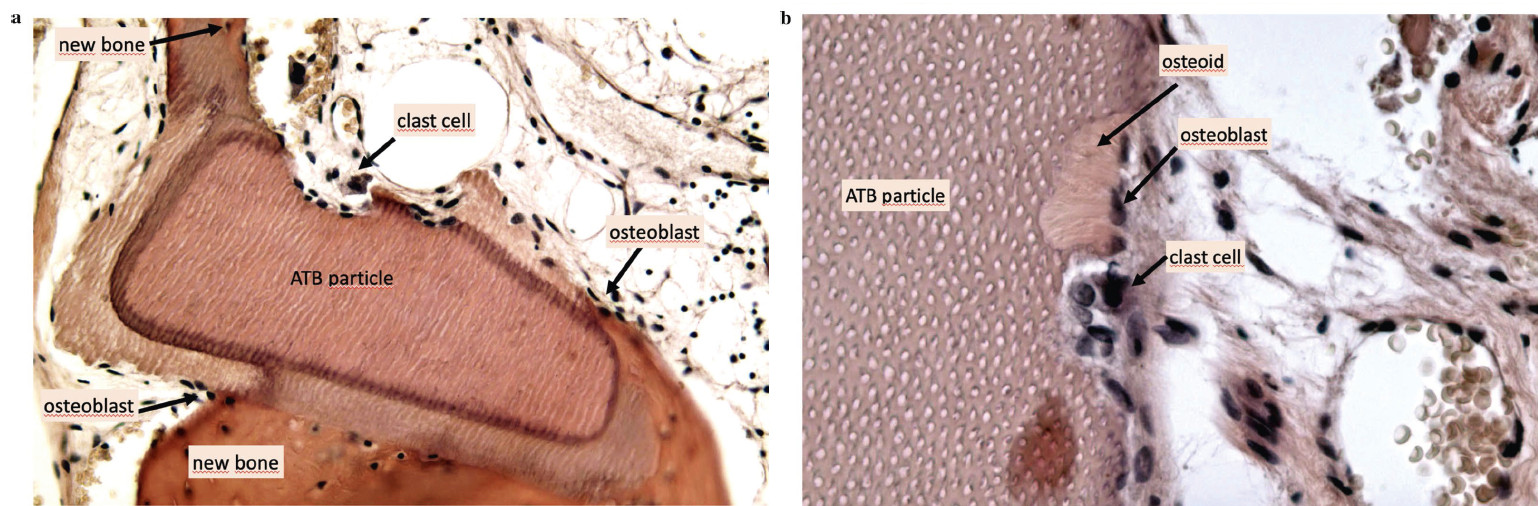 |
12. ábra: Szövettani nézet, kétszázszoros nagyítás, hematoxilin-eozin festés, (b) szövettani nézet, négyszázszoros nagyítás, hematoxilin-eozin festés. |
A hisztomorfometriai elemzés szerint a begyűjtött minták átlagosan 56%-ban tartalmaztak újonnan képződött csontot, és átlagosan csak 7%-ban volt megfigyelhető nem remodellálódott ATB-graftanyag. A biopsziákban átlagosan 37% kötőszövetet találtak. A hisztomorfometriai elemzés eredményeit a 2. táblázat tartalmazza.
Csont aránya (%) |
ATB graftanyag aránya (%) |
Kötőszövet aránya (%) |
|
| 1. sz. minta (11) | 40 | 8 | 52 |
| 2. sz. minta (21) | 36 | 12 | 52 |
| 3. sz. minta (27) | 51 | 7 | 42 |
| 4. sz. minta (23) | 52 | 0 | 48 |
| 5. sz. minta (24) | 56 | 0 | 44 |
| 6. sz. minta (13) | 45 | 21 | 34 |
| 7. sz. minta (21) | 73 | 10 | 17 |
| 8. sz. minta (22) | 68 | 7 | 25 |
| 9. sz. minta (32) | 80 | 2 | 18 |
| Átlagértékek | 56 | 7 | 37 |
| 2. táblázat: A core-biopsziák szövettani értékelése a Neurolucida szoftverrel (preoperatív fogpozíciók FDI számozásban) | |||
Diszkusszió
A közelmúltban végzett vizsgálatunkban sikeresen bizonyítottuk a sajátfog-csontgraft biztonságosságát és hatékonyságát az ARP eljárásokban. Elsőként számolunk be olyan klinikai, radiográfiai és szövettani adatokról, amelyek a 3-4-es EDS osztályba sorolt fogeltávolítás utáni üregek kedvező defektkitöltését mutatják, autogén fogból származó csontátültetési anyag felhasználásával.
Csontpótló anyagok önmagukban is használhatóak ARP-hez: a szarvasmarhacsontból készült, deproteinizált csontanyag [13], a demineralizált fagyasztva szárított csontallograft [14], a hidroxiapatit kristályok [15], a bioüveg [16], a polilaktid és a poliglikolid szivacs [17] oszteokonduktív vázként már bizonyítottak. Az alveoláris gerinc prezervációjára többféle membrán javasolt: extended politetrafluoretilén membrán [18], laktidból és glikolid polimerekből készült, bioabszorbeálható membrán [19] és sűrű politetraetilén [20]. A membránok emellett csontpótló anyagokkal is kombinálhatóak: dense poli-tetrafluoretilén membrán és graftanyaggal [21], kollagén membránnal és fagyasztva szárított csontgrafttal [22], xenogén csontpótló anyagok kollagénbarrier membránnal kombinálva [23, 24]. Bár számos olyan sebészeti módszer létezik, melyek a keményszövet megőrzését célozzák, egyik sem tekinthető „gold standard” eljárásnak, mivel a szakirodalom szerint a fogeltávolítást követő gerincreszorpciót nem lehet teljes mértékben kiküszöbölni [5, 25]. A BonMaker® eszköz alkalmas az eltávolított fogak ledarálására, fertőtlenítésére és ATB előállítására, amely egy felhasználásra kész, szemcsés graftanyag. Az ATB feldolgozása lehetővé teszi mind a szemcsés, mind a blokkgraftok előállítását. A korábbi szakirodalmi adatok alapján, melyek leírják a bioanyagok klinikai kezelését és alkalmazását az ARP eljárásokban, a szemcsés por és a blokk formájú ATB-graftok felszívódó vázként és térfenntartó eszközként működhetnek az akut- és krónikus alveoláris defektusok gyógyulása során [6, 8].
Jelen vizsgálatunk során az ATB-por előkészítési eljárása körülbelül 30 percet vett igénybe, beleértve a gyémánt bevonatú fúrókkal történő előtisztítást és a restaurátumok eltávolítását. A készülék működése közben a gyulladásos szövetek alveólusokból történő alapos eltávolítása, valamint a szabad ínygraftok kinyerése a betegek szájpadlásából időveszteség nélkül elvégezhető volt. Az ATB kiváló kezelhetőséggel kapcsolatos tulajdonságokat mutatott. Az előkészítést követően a graftanyag nedves és ragacsos lett, amely kényelmessé tette a használatát. A graftanyag tömörítésének biztosítása érdekben oszteotómokat alkalmaztak az alveoláris üregekben. A sebgyógyulás eseménytelenül zajlott. A kezelt betegek egyikénél sem észleltek súlyos, nemkívánatos szövődményeket. A kilenc extrakció során két esetben kisebb, nem kívánt mellékhatás jelentkezett: az FGG hámrétege részben nekrotizálódott, ezért az epitéliumot egy hét után el kellett távolítani. Még ezekben az esetekben is, a nekrotizált hám eltávolítását követően, a graftanyagot teljes mértékben lágyszövet borította, ez azt jelzi, hogy az FGG elősegíti a sebgyógyulást azáltal, hogy védi a beültetett területet. Három héttel a műtétet követően, a másodlagos sebgyógyulás új keratinizált szövetképződést és teljes graftfedettséget eredményezett. Hat hónappal az ARP-t követően újabb beavatkozásra került sor, az implantátumok beültetésére és a konzervált területekről származó core-biopsziák begyűjtésére. Schropp és mtsai. (2003) szerint a fogeltávolítást követően, az első 12 hónapban átlagosan kevesebb, mint 1 mm vertikális átépülés következik be (+ 0,4 mm palatinálisan,– 0,8 mm bukkálisan). A gerinc atrófiája miatt a spontán gyógyulási folyamat során az eredeti szélesség akár spontán gyógyulási folyamat során az eredeti szélesség akár 50%-a is elveszhet (átlagosan 6,1 mm). Vizsgálatunk során hasonló vertikális zsugorodást nem tapasztaltunk. Az alveólus horizontális méretének mérsékelt csökkenése minden területen kimutatható volt, azonban a zsugorodás minimális volt (átlagosan 15 %).
Figyelembe véve azt a tényt, hogy korábban az összes területet EDS 3-4-es osztályozású defektusnak minősítették, amelynek ellátása komoly kihívást jelent a klinikusok számára, ez a horizontális dimenzió-csökkenés mindenképpen elfogadható. Néhány esetben a szuprakresztális graftrészecskék is megmaradtak a prezerváció helyén, mindazonáltal ez nem tekinthető vertikális augmentációnak, mivel a szuprakresztális ATB-részek nem mindenhol voltak olyan érettek, mint a helyreállított terület szubkresztális részén.
Az implantátumok natív csontba történő beültetése mindenesetben lehetséges volt a core-biopsziás minták eltávolítását követően. A horizontális méretbeli csökkenés kompenzálására az esztétikailag kedvező eredmények érdekében, a 9 implantátum közül helyből 6-nál kontúraugmentációt végeztek a bukkális oldalon. A behelyezett implantátumok osszeointegrációja sikeres volt. Az ideiglenes implantációs pótlások az implantátumok felszabadítását követően kerültek a helyükre.
Egy szisztematikus irodalmi áttekintés szerint az alveoláris gerinc prezervációjával kapcsolatos eljárások, a natív csonthoz képest rosszabb minőségű keményszövetet mutattak ki minden jelenleg ismert megközelítést követően [5]. Cardaropoliés mtsai 10% kollagénnel kombinált szarvasmarha-eredetű csontpótló anyaggal végeztek alveolus prezervációt. 26,6% újonnan képződött csontot találtak, 18,5% graftanyaggal, amelyet 55% kötőszövet vett körül [26]. Barone és mtsai az ARP-t kortikocancellás sertés-transzplantátummal és felszívódó kollagén membránnal végezték. Legalább 7 hónapos gyógyulási időt követően core-biopsziás mintát vettek az extrakciós területekről: hisztomorfometriai szempontból 35,5% csontot, 29,2% graftanyagot és 36,6% kötőszövetet találtak [27]. Artzi és mtsai sertésalapú graftanyagot használtak alveolus prezervációs céllal, majd 9 hónapos gyógyulási időt követően core-biopsziás mintát vettek. A szövettani értékelés során a szerzők 46,3%-os átlagos csontfrakciót, 30,8% graftanyagot és 22,9% kötőszöveti részt találtak [28].Összehasonlítva eredményeinket az ARP-t követően, újonnan kialakult keményszövetekben megfigyelhető, korlátozott graft remodellingről beszámoló irodalmi adatokkal, a szövettani értékelés a jelenlegi vizsgálatunkban kiváló ATB anyagátépülést mutatott. A hisztomorfometriai elemzés szerint az újonnan képződött csontszövet átlagos aránya 56% volt, amely jelentősen magasabb az irodalmi adatokhoz képest. Kilencből hat minta több mint 50%-ban tartalmazott új csontot, amely kivételes szövetminőséget jelzett. A begyűjtött mintákban átlagosan csak 7% nem újramodellezett ATB-anyagot figyeltünk meg, ez az ARP-ben használt xenogénanyagokról szóló irodalmi adatokhoz képest, a graftrészecskék gyorsabb remodellingjére utal. A mintákban átlagosan 37% kötőszövetet találtak, amely összhangban van a korábbi, partikulált graftanyagokkal végzett alveoláris gerincprezervációt követő megfigyelésekkel. A teljes biopsziás területen hisztomorfometriai elemzést végeztünk, a továbbivizsgálatok során értékelni kell a graftintegrációs mintázat különbségeit a core-biopsziás minták apikokoronális tengelye mentén.
Az irodalmi adatokkal összehasonlítva az újonnan képződött csont jelentős mennyisége és a nem remodellálódott graftpartikulumok alacsony mennyisége a keményszövetek kedvezőbb minőségét eredményezte, ezt a re-entry során végzett közvetlen vizsgálat is megerősítette. Az ATB képes voltoszteoindukcióra és oszteokondukcióra. Az újonnan képződött keményszövetek mind intraoperatívan, mind szövettanilag hasonlítottak a natív csontra. A beteg számára az ATB autogén graftanyagként való azonnali alkalmazása költség és idő-hatékony is volt. Az ATB alkalmazása FGG fedéssel olyan alveólus prezervációs technikának bizonyult, amely limitálhatja a fogeltávolítás utáni alveoláris csontveszteséget, ugyanakkor kedvező kemény- és lágyszöveti minőséget biztosít.
Következtetés
A BonMaker® sajátfog-csontgrafttal végzett prezerváció előzetes klinikai, radiográfiai és szövettani eredményei azt mutatják, hogy az ATB biztonságosan és sikeresen alkalmazhatóaz ARP esetén graftanyagként. A graft optimális beépülése és a szövettanilag bizonyítottan hatékony remodelling, valamint az eseménytelen sebgyógyulási időszak mind alátámasztja az ATB klinikai alkalmazásának eredményességét a fogeltávolítás utáni keményszövet-veszteség minimalizálására. További kutatásokra van szükségaz ATB-ben rejlő lehetőségek teljes kiaknázásához, és az ATB-vel kezelt fogeltávolítás utáni területek hosszú távú periimplantáris kemény- és lágyszöveti stabilitásának értékeléséhez.
Szerzői hozzájárulások
Radóczy-Drajkó Zsombor szakorvos végezte a műtéteket, ő készítette el a kézirat fő szövegét és felhasznált ábrákat. Molnár Bálint (PhD) fogszakorvos készítette el a kézirat főszövegét, ajánlásokat tett a kutatás fejlesztési és kivitelezésif ázisában. Windisch Péter (PhD) fogszakorvos készítette el a kézirat fő szövegét, ajánlásokat tett a kutatás fejlesztésiés kivitelezési fázisában. Svidró Eszter és Tajti Péter fogorvosok készítették el a szövettani mintákat, elvégezték azok kiértékelését. Gerber Gábor (PhD) szakorvos felügyelte a szövettani kiértékelést és a kézirat elkészítését, továbbá a kutatásfejlesztési fázisban ajánlásokkal segített.
Forrás: Dental Press kiadó - Implantológia Magazin 2021/ XVIII. évfolyam - 3. szám